L’ipotensione ortostatica (OH) è una anormale caduta della pressione arteriosa in posizione eretta, definita da un calo della pressione arteriosa sistolica ≥ 20 mmHg o da un valore assoluto della pressione arteriosa sistolica ≤ 90 mmHg e / o da un calo della pressione arteriosa diastolica ≥ 10 mmHg entro 3 minuti in ortostatismo. L’OH è associata a un aumentato rischio di esiti avversi come sincope, cadute, deterioramento cognitivo e mortalità.
Numerosi farmaci cardiovascolari possono predisporre all’ ipotensione ortostatica, ed è stato dimostrato che la sospensione dei farmaci antipertensivi può ridurre la caduta della pressione arteriosa associata al cambiamento posturale. Tuttavia, i farmaci potenzialmente ipotensivi includono anche farmaci psicoattivi e oppioidi, che sono frequentemente prescritti negli anziani. I farmaci ipotensivi spesso si sovrappongono ad altri fattori di rischio come età avanzata, disfunzione autonomica neurogena e comorbidità, aumentando così il rischio di sintomi e complicanze. Nei pazienti con ipertensione ortostatica, la revisione della terapia farmacologica dovrebbe essere finalizzata a identificare tutti i farmaci che potenzialmente compromettono la pressione arteriosa ortostatica e rivalutare le loro indicazioni e benefici, al fine di valutare la sospensione o la riduzione della dose.
Recentemente è stata pubblicata una revisione narrativa sulla rivista Drugs & Aging, in cui è stata presentata una panoramica dei farmaci che agiscono sul sistema cardiovascolare e nervoso centrale che possono potenzialmente compromettere la risposta ortostatica della pressione arteriosa e fornisce suggerimenti pratici potenzialmente utili per guidare l’ottimizzazione della terapia medica nei pazienti con ipotensione ortostatica (OH). Inoltre, riassume le strategie disponibili per il trattamento farmacologico dell’OH in pazienti con sintomi persistenti nonostante gli interventi non farmacologici.
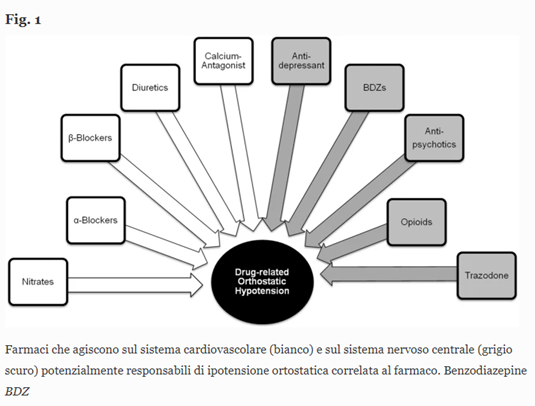
Tra i farmaci che agiscono sul sistema cardiovascolare, esaminati in questa revisione, troviamo:
-diuretici, considerati uno dei principali determinanti dell’ipotensione ortostatica correlata al farmaco e per i quali è riportata in diversi studi un’associazione significativa con questa reazione avversa;
-bloccanti dei recettori α, noto fattore di rischio per ipotensione ortostatica, che varia in base all’affinità delle singole molecole appartenenti a questa classe per i recettori α1B;
-nitrati;
-bloccanti dei recettori β, per i quali è dimostrato (in seguito all’analisi dei dati dell’Irish Longitudinal Study on Aging TILDA) un aumento del rischio di ipotensione ortostatica in monoterapia;
-clonidina, i cui effetti sulla pressione ortostatica sono finora poco studiati;
-calcio antagonisti, per i quali sono disponibili dati contrastanti riguardo all’ipotensione ortostatica, probabilmente a causa della eterogeneità delle molecole appartenenti a questa classe;
– inibitori ACE e bloccanti del recettore dell’angiotensina II, per i quali alcuni studi riportano un effetto protettivo.
L’articolo ha preso in considerazione i farmaci che agiscono sul sistema nervoso centrale predisponenti all’OH. Per gli antidepressivi, sono stati distinti gli effetti sull’ipotensione ortostatica dei triciclici, per i quali l’OH rappresenta l’effetto avverso cardiovascolare più comune; gli SSRI; i quali causano OH meno frequentemente rispetto ai TCA; gli SNRI e il trazodone, per il quale l’OH è maggiormente associata in pazienti con età avanzata o malattie cardiache.
Per le benzodiazepine, le prove sugli effetti emodinamici sono principalmente limitate ai contesti di terapia intensiva, riferendosi alla somministrazione endovenosa di BDZ nel contesto della sedazione o dell’anestesia. È stato dimostrato che le BDZ hanno un impatto significativo sulla risposta ortostatica della PA.
Tra gli altri farmaci che agiscono sul sistema nervoso centrale per cui è noto un aumento del rischio di OH sono stati esaminati: antipsicotici, oppioidi, antagonisti NMDA (memantina).
Trattamento farmacologico dell’ipotensione ortostatica.
Oltre a una revisione della terapia medica, la strategia di prima linea per la gestione dell’OH è rappresentata da interventi non farmacologici tra cui l’idratazione, l’evitamento di fattori precipitanti per la bassa pressione sanguigna, l’applicazione di calze compressive o leganti addominali e il condizionamento fisico.
Tra le terapie farmacologiche disponibili, la droxidopa e la midodrina hanno mostrato risultati positivi in studi clinici controllati randomizzati e rappresentano le uniche molecole approvate dalla Food and Drug Administration per il trattamento dell’OH. Il fludrocortisone è comunemente prescritto a pazienti con OH neurogena, poiché è stato dimostrato che migliora la pressione arteriosa in ortostatismo e in clinostatismo.
Tra le opzioni di trattamento emergenti gli autori si soffermano su ocreotide, atomoxetina, desmopressina ed eritropoietina.
Visualizza l’articolo intero qui.











